 A raíz de la publicación de algunos estudios
en relación con el cribado (screening) de
cáncer de mama y la información necesaria
para realizar una decisión informada y
después de la última jornada de la Red de
Profesionales Sanitarias, en octubre de 2005
en Barcelona, donde tuvimos la oportunidad
de escuchar a compañeras bien
documentadas sobre el tema, me atrevo
a poner por escrito algunas preguntas
sobre algunos aspectos polémicos de estos
programas. A raíz de la publicación de algunos estudios
en relación con el cribado (screening) de
cáncer de mama y la información necesaria
para realizar una decisión informada y
después de la última jornada de la Red de
Profesionales Sanitarias, en octubre de 2005
en Barcelona, donde tuvimos la oportunidad
de escuchar a compañeras bien
documentadas sobre el tema, me atrevo
a poner por escrito algunas preguntas
sobre algunos aspectos polémicos de estos
programas.
Estas refl exiones parten de mis propias
dudas y de las incertidumbres que se
refl ejan en parte de la bibliografía, la cual
no he revisado exhaustivamente pues no
trabajo en este tema, sino en Promoción
de la Salud. Por todo ello, considerar esta
pequeña aportación como una oportunidad para la refl exión desde una posición poco
ortodoxa, simplemente, y preocupada por el
tema desde hace tiempo, como profesional
y como mujer.
De la frecuencia e incidencia
En los programas de cribado suele afi rmarse
que “el cáncer de mama reúne todas las características generales de los programas
de cribado ... tiene una alta morbilidad y
mortalidad... se conoce la historia natural
de la enfermedad, … el tratamiento en
fase precoz permite la conservación...”
Conviene, en primer lugar, aclarar la
diferencia entre “frecuencia de diagnóstico”
e “incidencia”, que en principio nos puede
parecer equivalente pero no es lo mismo.
El sobrediagnóstico
Tomando como ejemplo el caso
documentado de Noruega y Suecia (1), la
introducción del cribado en estos países
supuso un incremento del Ca invasivo
de un 50% y un 45%, respectivamente,
en las edades de 50-69 años. En este
artículo se estima que uno de cada tres
tumores diagnosticados por cribado era
un sobrediagnóstico y, si añadimos el
Carcinoma Ductal In Situ al invasivo, el
sobrediagnóstico pudiera alcanzar un 80%;
leído de otra forma: el sobrediagnóstico
se refi ere a tumores que NO se hubieran
diagnosticado a lo largo de la vida de
la mujer, pero que si participase en un
programa de cribado la probabilidad de
que se le diagnostique un Ca de mama
aumentaría en un 80%.
De lo que se deduce que los programas de
cribado, efectivamente, están aumentando
la frecuencia de diagnóstico de ca de
mama (sobrediagnósticos), no sólo de
Carcinoma Ductal In Situ (CDIS) sino
también del invasivo.
Surge, además, una pregunta en la
bibliografía en relación con la historia
natural de la enfermedad: ¿acaso la
posibilidad de regresión del tumor no es
tan rara como se pensaba?. Os recomiendo
que disfrutéis este artículo (1), que además
presenta unas gráfi cas muy interesantes.
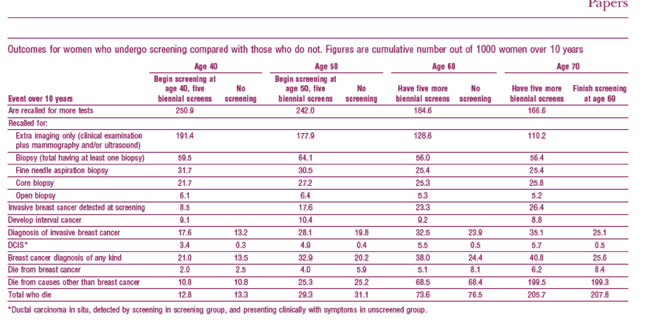
Echando una mirada al artículo “Model
of outcomes of screening mammography:
information to support informed choices”
de Alexandra Barratt and col (2), basado en
los datos del cribado en Australia (1,25 millones de mujeres participantes cada
año), hay una tabla muy expresiva que
compara las cohortes expuestas a cribado
con las no expuesta y que reproducimos a
continuación:
 Haga clic en la imagen para ampliarla
Haga clic en la imagen para ampliarla
En ella puede verse que por cada 1000
mujeres cribadas, hay 13 mujeres
(dependiendo del grupo de edad) sobrediagnosticadas
de cáncer (de cualquier
tipo), y sobre-intervenidas (tumorectomía, mastectomía, radioterapia...). Este hecho
del sobre-diagnóstico ocurre tanto para
el Ca invasivo como para el Ca in situ;
en el caso de este último, la probabilidad
de diagnóstico es 10 veces máyor en las
mujeres participantes en el cribado que en
las no participantes.
La incidencia
¿Podemos decir que está aumentando la “incidencia”, es decir, los tumores nuevos
que se producen de Ca de mama? Pues
no conozco que se haya estudiado con
precisión este tema, aunque nos tememos
que sí (la exposición a THS en la menopausia
u otras hormonas en otros momentos
vitales, a radiación ... etc).
Lo que SÍ está aumentando, como se
planteó anteriormente, es la frecuencia
de diagnóstico debido a los programas de
cribado y este hecho es el que, a menudo,
se mal-utiliza, precisamente, para justifi car
estos programas en base “al aumento de
la incidencia”.
La historia natural de la
enfermedad
¿Podemos decir que conocemos la historia
natural de esta enfermedad?; ¿qué ocurre
con los tumores que, de no ser por el
cribado, nunca se hubieran diagnosticado a
lo largo de toda la vida de la mujer?; ¿habrá
que replantearse esa “verdad” básica de
estos programas de que “todos los Ca de
mama progresan”?
En este sentido os recomiendo un
estupendo artículo de Hazle Thornton and
col (3), donde ella plantea que las mujeres
necesitamos mejor información sobre la
mamografía; y comenta algunos errores
comunes acerca del cribado:
“El cribado reduce la incidencia de Ca de
mama “
“La detección temprana implica reducir la
mortalidad “
"Todos los Ca de mama progresan"
“La detección temprana es siempre un
benefi cio”
A estas alturas comparto con ella mucho de
su escepticismo.
El descenso de la mortalidad
En cuanto a este tema, argumento básico
utilizado en la justifi cación del cribado
masivo, señalar algunas cosas:
Habitualmente, no se dice que la mortalidad
también está descendiendo en las mujeres
que no participan en el programa, descensos
probablemente atribuíbles a las mejoras en
los tratamientos. Por lo que el porcentaje
de descenso de la mortalidad, en las
poblaciones de mujeres que participan
en los programas de cribado, atribuíble al
programa, permanecería aún desconocido.
En Asturias, en el estudio La salud de
las mujeres en Asturias (4) se puso de
manifi esto que el descenso de la mortalidad
por Ca de mama comenzó a producirse
antes de la generalización de los programas
de cribado.
De otra parte, Olsen O y Gøtzsche PC. en
el último up-date de la revisión Cochrane
Plus, número 4, 2005, concluyen lo
siguiente: “Las pruebas fi ables de las que se
dispone en la actualidad no muestran
un benefi cio del cribado masivo para el
cáncer de mama en la supervivencia (y
respecto a la mortalidad por cáncer de
mama las pruebas no son concluyentes).
Las mujeres, profesionales de la
medicina y planifi cadores/as de políticas
deben considerar estos hallazgos con
precaución al decidir si asistir o no, o si
apoyar o no los programas de cribado” (5).
Un balance equilibrado de los
benefi cios y los riesgos
Por todo lo expuesto, creo que es necesario
siempre “balancear” con rigor y honestidad
los beneficios y los daños. En este sentido el
artículo mencionado de Alexandra Barratt
(2) deduce de los resultados del programa
de Australia que: “En 1000 mujeres que participan en un
cribado durante diez años ocurrirían 0.5,
dos, tres y dos muertes menos a los 40, 50,
60 y 70 años respectivamente, comparadas
con las mujeres que no participan”.
Estos serían los pingües benefi cios en
mortalidad, comparados con los daños
producidos: sobre-diagnóstico, sobreintervención,
falsos positivos, pruebas
complementarias, stress...
En la lectura que hace Gøtzsche PC de estos
resultados (6) plantea: “Por cada 1000 mujeres de 50 años
cribadas con mamografía durante 10
años, dos mujeres menos morirían de
Ca de mama y 13 más serán sobrediagnosticadas
de Ca mama. Es decir,
por cada mujer que prolongue su vida,
5 mujeres sanas que podrían no ser
diagnosticadas en toda su vida de Ca de
mama si no participaran en el cribado,
serán convertidas en pacientes con
cáncer innecesariamente”.
La misma Alexandra fi naliza diciendo: “En esencia, la decisión de participar en el
cribado es un juego, hay sólo una pequeña
probabilidad de benefi cio pero lo que está
en juego (los riesgos) son altos. Algunas
mujeres estarán contentas de elegir el
juego incluso aunque experimenten
ansiedad, inconvenientes y efectos
adversos físicos; otras mujeres no. Los/las
clínicas deberían ser capaces de usar esta
información para apoyar la discusión con
las mujeres acerca de estas probabilidades
y apoyarlas en la toma de decisiones, la
cual ha de ser consistente con sus propias
circunstancias, valores y preferencias” (el
subrayado es mío).
Sobre la autoexploración
mamaria (o el poder de nuestras
manos?)
De otra parte, desde los mismos programas
de cribado se asegura que “no hay pruebas
de que la autoexploración mamaria sea
recomendable...”.
Pues bien, me gustaría que alguien hiciera
un estudio bibliométrico sobre la cantidad
de artículos destinados a vendernos la
mamografía y la cantidad destinada a
la investigación de la autoexploración
mamaria. Cuando la revisión Cochrane
dice que no hay pruebas sufi cientes para recomendar la autoexploración, dice eso:
que no hay sufi cientes pruebas, es decir, ¿que no hay sufi ciente investigación?.
En todo caso, una refl exión: ¿quién detecta
los tumores de intervalo sino la mujer? En
el artículo de A. Barratt, por cada 23 y 29
casos totales (invasivo+in situ) detectados
en el cribado en mujeres de 50 y 60 años,
se detectaron 10 y 9 casos de tumores de
intervalo, todos invasivos.
¿Hay que esperar a la siguiente ronda para
detectarlos con la mamografía o la mujer
podría hacer algo al respecto? Si la mujer
conociera la autoexploración y conociera
también esta posibilidad de aparición del
tumor (en el intervalo entre mamografías) ¿detectaría antes estos tumores?, ¿o hay que seguir pensando que “esto es así” de
inevitable, porque estos son tumores de
crecimiento más rápido? ¿Y qué pasa con
los falsos negativos del cribado?.
La autoexploración pudiera no ser
recomendable para aquellas mujeres a
las que realizar esta sencilla práctica les
generara ansiedad y/o preocupación. Pero
recordemos la ansiedad que generamos en
la población (sana), con los programas de
cribado, en general, y los falsos positivos, en
particular.
Es necesaria más investigación
independiente sobre este tema.
El debate científi co continúa: ¿le concierne a la mujer?
El valor del cribado mamográfi co continúa
siendo debatido. Y estando así la cuestión de
la “evidencia”, decidir si los benefi cios del
mismo superan los daños es esencialmente
un juicio de valor.
El problema es que hasta ahora, este juicio
de valor ha sido hecho de forma paternalista
por las agencias gubernamentales y
profesionales sanitarios y no por la propia
mujer (no vamos a pensar que tuvo/tiene
algo que ver la industria tecnológica!!!!).
Pues bien, pienso que las cosas han de
cambiar y que la RED de Profesionales
Sanitarias ha de promover este cambio:
para realizar elecciones informadas la
mujer necesita ser conocedora del grado de
incertidumbre de los supuestos benefi cios
(prevenir muertes) y de los daños.
Como resumen, no creo que el conocimiento
actual y sus incertidumbres permita seguir recomendando sin más a las mujeres la
participación en estos programas, sino
más bien creo imprescindible cambiar el
discurso y la estrategia, colocando la mejor
información balanceada en las propias
personas, mujeres en este caso, y que
sean ellas, con sus valores, preferencias y circunstancias quienes decidan (decidamos)
sobre su cuerpo y su salud. Como veis,
simplemente me apunto a la propuesta de
Barrat y otros/otras autoras.
 Voy a acabar con un pequeño resumen de
Fiona Goodlee, actual editora del BMJ (7) en
su editorial titulado PREVENTIVE MEDICINE
MAKES US MISERABLE Voy a acabar con un pequeño resumen de
Fiona Goodlee, actual editora del BMJ (7) en
su editorial titulado PREVENTIVE MEDICINE
MAKES US MISERABLE
El viejo adagio: “prevenir es mejor que
curar” lo hemos oído tantas veces que es
duro apartarlo de nuestras mentes.
Paradójicamente, cuanto más expuesta
está la gente a médicos/as y al actual sistema sanitario, incluyendo la retórica
medicina preventiva, más enferma se
siente.
Más de dos tercios de la gente en
UK toman medicinas para tratar o
prevenir enfermedades o para mejorar
el bienestar. Naturalmente se puede
ganar más dinero vendiendo
intervenciones para la mayoría de
gente sana que para la minoría
enferma.
¿Estamos seguras/os que el balance
[del cribado] ofrece más benefi cios que
riesgos? La decisión de participar en el
cribado es un juego de azar, con sólo una
pequeña probabilidad de benefi cio pero
con mucho riesgo en la apuesta.
Ya que la medicina preventiva actúa
sobre gente sana, necesita aún más
“evidencia” sobre los benefi cios y
los riesgos que las intervenciones
terapéuticas dirigidas a gente enferma.
La prevención puede no ser mejor que la
cura” (las negritas son mías).
En fi n, como veis, estoy llena de dudas y
preguntas. Os pido disculpas por la calidad
de la traducción rápida de algunos párrafos
y espero que esta refl exión eche mucha leña
al fuego de la red.
Gracias a las amigas que leyeron y mejoraron este documento.
Bibliografía mencionada
1. Per-Henrik Zahl and col: Incidence of breast
cancer in Norway and Sweden during
introduction of nationwide screening:
prospective cohort study. BMJ vol 328,
921-24, 2004
2. Alexandra Barrat and col: Model of
outcomes of screening mammography:
information to support informed choices.
BMJ, 2005, vol 330, 936-38.
3. Hazel Thornton and col: Women need better
information about routine mammography.
BMJ vol 327, 101-103, 2003
4. Esther Arbesú and col: La Salud de las
mujeres en Asturias. Edita: Consejería de
Salud, 2002.
5. Olsen O, Gøtzsche PC. Cribaje (screening)
con mamografía para el cáncer de mama
(Revisión Cochrane traducida). En: La
Biblioteca Cochrane Plus, número 4, 2005.
Oxford, Update Software Ltd
6. Gøtzsche PC: Resultados del screening
mamográfi co. BMJ 2005; 330 (7497)
7. Fiona Goodlee: Preventive medicine makes
us miserable. BMJ 2005; 330 (7497) |

